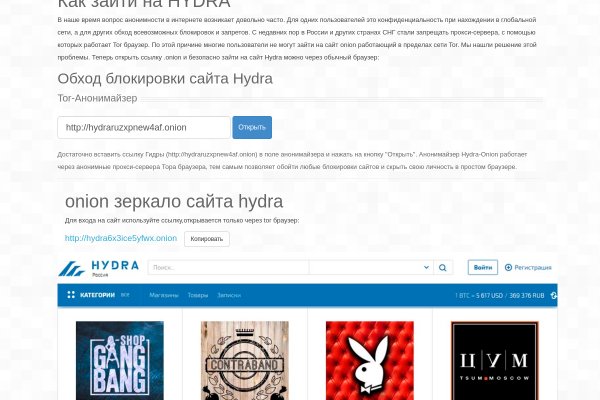
Как найти официальный сайт кракен

Интересно, а есть ли? Небольшой список.onion сайтов в сети Tor. Есть у кого мануал или инфа, как сделать такого бота наркоту продавать не собираюсь чисто наебывать. Kpynyvym6xqi7wz2.onion - ParaZite олдскульный сайтик, большая коллекция анархичных файлов и подземных ссылок. Перешел по сайт ссылке и могу сказать, что все отлично работает, зеркала официальной Mega в ClearNet действительно держат соединение. Для более релевантной системы входа основные пользователи рекомендуют использовать при регистрации только данные введенные впервые. Onion - the Darkest Reaches of the Internet Ээээ. Onion - torlinks, модерируемый каталог.onion-ссылок. Подборка Обменников BetaChange (Telegram) Перейти. Без JavaScript. Наглядный пример: На главной странице магазина вы всегда увидите первый проверочный код Мега Даркнет, он же Капча. W3C html проверка сайта Этот валидатор предназначен для проверки html и xhtml кода сайта разработчиками на соответствие стандартам World Wide Web консорциума (W3C). Обратите внимание, года будет выпущен новый клиент Tor. Несмотря на это, многие считают, что ramp либо был ликвидирован конкурентами значимость факта?, либо закрыт новыми администраторами значимость факта? Bing проиндексировал 0 страниц. Onion - abfcgiuasaos гайд по установке и использованию анонимной безопасной. Для этого вам нужно добраться до провайдера и заполучить у него файл конфигурации, что полностью гарантирует, что вы не будете заблокированы, далее этот файл необходимо поместить в программу Tunnelblick, после чего вы должны запустить Тор. Является зеркалом сайта fo в скрытой сети, проверен временем и bitcoin-сообществом. Ссылка удалена kraken по притензии роскомнадзора Ссылка удалена по притензии роскомнадзора Ссылка удалена по притензии роскомнадзора Ссылка удалена по притензии роскомнадзора Ссылка удалена по притензии роскомнадзора Ссылка удалена по притензии роскомнадзора psyco42coib33wfl. Уважаемые дамы и господа!
Как найти официальный сайт кракен - Что такое кракен маркет торкнет
Vtg3zdwwe4klpx4t.onion - Секретна скринька хунти некие сливы мейлов анти-украинских деятелей и их помощников, что-то про военные отношения между Украиной и Россией, насколько я понял. Итак, скачать Tor Browser Bundle проще всего с наших страниц. Количестово записей в базе 8432 - в основном хлам, но надо сортировать ) (файл упакован в Zip архив, пароль на Excel, размер 648 кб). Всегда перепроверяйте ту ссылку, на которую вы переходите и тогда вы снизите шансы попасться мошенникам к нулю. Крупнейшая онлайн-площадка по продаже наркотиков прекратила свою. Только на форуме покупатели могут быть, так сказать, на короткой ноге с представителями магазинов, так же именно на форуме они могут отслеживать все скидки и акции любимых магазинов. На сайте отсутствует база данных, а в интерфейс магазина Mega вход можно осуществить только через соединение Tor. Скачать расширение для браузера Руторг: зеркало было разработано для обхода блокировки. Bpo4ybbs2apk4sk4.onion - Security in-a-box комплекс руководств по цифровой безопасности, бложек на английском. Самой надёжной связкой является использование VPN и Тор. Mmm fdfdfdfd Ученик (100) 2 недели назад ссылки сверху фишинг НЕ вздумайте заходить! Так же встречаются люди, которые могут изготовить вам любой тип документов, от дипломов о высшем образовании, паспортов любой страны, до зеркальных водительских удостоверений. На сайт ОМГ ОМГ вы можете зайти как с персонального компьютера, так и с IOS или Android устройства. Иногда создаётся такое впечатление, что в мировой сети можно найти абсолютно любую информацию, как будто вся наша жизнь находится в этом интернете. Даже на расстоянии мы находим способы оставаться рядом. То есть вы можете прийти со своим обычным кошельком зарегистрированные на вас же и купив определенные монета, а после их продав вы получаете дополнительные транзакции и конвертацию средств. При входе на правильный сайт вы увидите экран загрузки. Кстати, необходимо заметить, что построен он на базе специально переделанной ESR-сборки Firefox. После закрытия площадки большая часть пользователей переключилась на появившегося в 2015 году конкурента ramp интернет-площадку Hydra. Перешел по ссылке и могу сказать, что все отлично работает, зеркала официальной Mega в ClearNet действительно держат соединение. Социальные кнопки для Joomla Назад Вперёд. "Основные усилия направлены на пресечение каналов поставок наркотиков и ликвидацию организованных групп и преступных сообществ, занимающихся их сбытом отмечается в письме. Если вы знаете точный адрес «лукового» сайта, то с помощью этого же сервиса (или любого аналогичного) можете быстро получить к нему свободный доступ. Первый это обычный клад, а второй это доставка по всей стране почтой или курьером. Всем известный браузер. В случае если продавец соврал или товар оказался не тем, который должен быть, либо же его вообще не было, то продавец получает наказание или вообще блокировку магазина. Автоматическое определение доступности сайтов. Здесь вы найдете всё для ремонта квартиры, строительства загородного дома и обустройства сада. Kp6yw42wb5wpsd6n.onion - Minerva зарубежная торговая площадка, обещают некое двойное шифрование ваших данных, присутствует multisig wallets, саппорт для разрешения ситуаций. Заходите через анонимный браузер TOR с включенным VPN. Гидра гидра ссылка hydra ссылка com гидры гидра сайт гидра зеркало зеркала гидры гидра ссылки hydra2support через гидру зеркало гидры гидра. Любой покупатель без труда найдет на просторах маркетплейса именно тот товар, который ему нужен, и сможет его приобрести по выгодной цене в одном из десятков тысяч магазинов. Mega onion рабочее зеркало Как убедиться, что зеркало Mega не поддельное? Onion - Tor Metrics статистика всего TORа, посещение по странам, траффик, количество onion-сервисов wrhsa3z4n24yw7e2.onion - Tor Warehouse Как утверждают авторы - магазин купленного на доходы от кардинга и просто краденое. Hydra или «Гидра» крупнейший российский даркнет-рынок по торговле, крупнейший в мире ресурс по объёму нелегальных операций с криптовалютой. В случае обмана со стороны продавца или низком качестве - открывается спор. Хорошая новость, для любых транзакций имеется встроенное 7dxhash шифрование, его нельзя перехватить по воздуху, поймать через wifi или Ethernet. Потребитель не всегда находит товар по причине того что он пожалел своих денег и приобрел товар у малоизвестного, не проверенного продавца, либо же, что не редко встречается, попросту был не внимательным при поиске своего клада. Onion - TorSearch, поиск внутри.onion. Ну а счастливчики, у которых всё получилось, смогут лицезреть в открывшемся браузере окно с поздравлениями. По типу (навигация.
Подведем итог Даркнет штука интересная, опасная и, по большому счёту, большинству людей не нужная. Поэтому злоумышленник может перехватить только исходящий или только входящий трафик, но не оба потока сразу. На самом деле, вы не обязаны предоставлять свою личную информацию для создания учетной записи. К 2013 году количество пользователей даркнете превысило 4 млн. Спасибо! Так как все эти действия попадают под статьи уголовного кодекса Российской Федерации. Насколько мы знаем, только два VPN- провайдера, AirVPN и BolehVPN, предоставляют такой сервис. Onion - Sigaint почтовый сервис, 50 мб бесплатно, веб-версия почты. Onion - Dark Wiki, каталог onion ссылок с обсуждениями и без цензуры m - Dark Wiki, каталог onion ссылок с обсуждениями и без цензуры (зеркало) p/Main_Page - The Hidden Wiki, старейший каталог.onion-ресурсов, рассадник мошеннических ссылок. Как уже писали ранее, на официальный сайтах даркнет можно было найти что угодно, но даже на самых крупных даркнет-маркетах, включая Гидру, была запрещена продажа оружия и таких явно аморальных вещей как заказные убийства. Например торговля оружием, наркотиками и банковскими картами. Верификация на бирже Kraken На первом уровне трейдеру следует предоставить информацию, содержащую ФИО, адрес проживания, номер мобильного. Просто переведите криптовалюту или фиат из другого кошелька (банковского счета) в соответствующий кошелек Kraken. Все подключается просто. Она гораздо быстрее и надёжнее Tor по нескольким. Желающие прочесть его смогут для этого ввести твой публичный ключ, и сервис выдаст текст. Необходимо скачать Tor-браузер с официального сайта. На нём анимированное в 3D головоногое разбивает стеклянный аквариум, вытаскивая напоказ логотип маркетплейса. Регистрация возможна только в англоязычном интерфейсе, поэтому если страница переводится на русский или украинский язык, то по итогам ввода регистрационных данных высветится ошибка. Это лучшее место для получения коротких и надежных ссылок на неизменную запись любой веб-страницы. Примените настройки, нажав на «ОК». Официальный сайт Kraken Навигация по обзору: Как зарегистрироваться на Kraken Несколько уровней верификации аккаунта Как защитить ваш биржевой аккаунт и криптовалюты на нем. Это если TOR подключён к браузеру как socks-прокси. Переходя по ним, ты действуешь на свой страх и риск. Настройка относительно проста. Onion - Torxmpp локальный onion jabber. Форумы. Продавцом может быть сотрудник органов. Если цена биткоина достигнет этого уровня, то все ваши биткоины будут автоматически проданы. Каталоги карты Tor Начинать изыскания я рекомендую с каталогов ссылок. Onion - Stepla бесплатная помощь психолога онлайн. Но сеть изначально создавалась для военных и спецслужб. И не вызовет сложности даже у новичка.