Кракен маркет даркнет скачать

Я не совсем уверен, как «анонимные» и «социальные» работают вместе,.onion Facebook утверждает, что не ведет журнал активности пользователя. Onion/ Mixabit Биткойн-миксер http hqfld5smkr4b4xrjcco7zotvoqhuuoehjdvoin755iytmpk4sm7cbwad. Как правило, загрузка файла отнимает минимум времени, она происходит на высоких скоростях. Я так понимаю прокси сказывается на скорость открытия страниц. Onion/ CC Качество поставщика Рынок http pswk3hepf443ynzwuf7e4vxrdrpolrkxbp57q4zbljbco3tvfd7t7fid. На сегодняшний день Haystak проиндексировал.5 миллиарда страниц на 260,000 xnumx веб-сайтов.onion. Onion/ RiseUp Безопасность и конфиденциальность http vww6ybal4bd7szmgncyruucpgfkqahzddi37ktceo3ah7ngmcopnpyyd. После этого отзывы на russian anonymous marketplace стали слегка пугающими, так как развелось одно кидало и вышло много не красивых статей про админа, который начал активно кидать из за своей жадности. Onion/ Бобби Поисковый движок http bobby64o755x3gsuznts6hf6agxqjcz5bop6hs7ejorekbm7omes34ad. Виктор Прантенко До недавнего времени всё работало, но сейчас пишет о проблеме с подключением к прокси, к сожаленю. Сайт Описание Ссылка Хайстак HayStak - это поисковая система в даркнете, созданная группой борцов за конфиденциальность, которые считают, что Интернет должен быть свободен от государственного надзора. Onion/ Tor66 Поисковый движок http tor66sewebgixwhcqfnp5inzp5x5uohhdy3kvtnyfxc2e5mxiuh34iid. К примеру, как и на любом подобном даркнет сайте существуют свои крупные площадки. Onion/ XSS Форум http xssforumv3isucukbxhdhwz67hoa5e2voakcfkuieq4ch257vsburuid. Onion/ Grams Поисковик http grams64rarzrk7rzdaz2fpb7lehcyi7zrrf5kd6w2uoamp7jw2aq6vyd. Onion/ MetaGeк Поисковый движок http metagerv65pwclop2rsfzg4jwowpavpwd6grhhlvdgsswvo6ii4akgyd. Rafael Hasanov ВСЕ работало замечательнегодня УЖЕ НЕ работает забанили спасите ᚱᚨᛏᛁᛒᛟᚱ ᛟᛒᛟᛞᚱᛁᛏ Одно из немногих по настоящему полезных расширений на браузеры, твёрдая пятёрка. Onion Getmedicine Медицинская консультация http wbtpuu54qrincxj6ksptsla7jzlymwcwvutk3tqbvyt5riwmqkcvwpid. Onion/ Карта Ву Рынок http 7afbko7mx7o654pbwbwydsiaukzp6wodzb54nf6tkz2h3nmnfa3bszid. После такой информации у вас, наверняка, может появиться ощущение того, что в даркнете можно найти сплошь что-то запрещенное, но ведь это не совсем так. Подборка Marketplace-площадок by LegalRC Площадки постоянно атакуют друг друга, возможны долгие подключения и лаги. Даркнет сайты. Onion/ Quality Credit Cards Store Магазин качественных кредитных карт http i4niz4z3nhqd2j2tl4iqzjyf3k543wljhzrqyv34r7hqmpbmlisaohqd. ) Сергей Друзин отличный сайт! Dima Guk Быстро и удобно!) актуальные Николай Баркелай Спасибо, работает! Он также имеет URL.onion для тех, кто действительно стремится к максимальной анонимности. Onion/ Premium cards Кардинг http hbl6udan73w7qbjdey6chsu5gq5ehrfqbb73jq726kj3khnev2yarlid. Данные действия чреваты определенными последствиями, список которых будет предоставлен чуть ниже. Onion/ Privacy Tools Конфиденциальность и безопасность http privacy2zbidut4m4jyj3ksdqidzkw3uoip2vhvhbvwxbqux5xy5obyd. Роман Кулыбко не работает че бы не забил в поиске выкидывает на блокировку провайдер билайн сделайте пожайлуста что нибудь так нравился рутор а терь эти буржуйские рожи ни на сайт просто зайти ни через расширение не дают. Вместо 16 символов будет. . OnionWallet помогает вам разорвать эту цепочку - служба Dark Web смешивает все биткойны и делает невозможным отслеживание в цепочке биткойнов. Это можно совершить с помощью специализированных для этого расширений вашего браузера, но в данном случае вы потеряете полную гарантию анонимности и в том числе качества. Данил Крушинин Супер! Onion/ Библиотека комиксов Коллекция комиксов h ttp nv3x2jozywh63fkohn5mwp2d73vasusjixn3im3ueof52fmbjsigw6ad. Скачать Рейтинг Отзывы: Руслан Зубков Уважаемые разработчики, подскажите! Это достигается за счет постоянного обмена информацией между пользователями, загрузившими файл. Onion Onionwallet Финансовые услуги http p2qzxkca42e3wccvqgby7jrcbzlf6g7pnkvybnau4szl5ykdydzmvbid.
Кракен маркет даркнет скачать - Kraken 23at
Для прохождения 3 и 4 уровня потребуется больше времени, так как скорость зависит напрямую от службы поддержки компании. На Kraken торгуются фьючерсы на следующие криптовалюты: Bitcoin, Ethereum, Bitcoin Cash, Litecoin и Ripple. За 9 лет работы компании в сети скопилось довольно много отзывов от трейдеров, в том числе и русскоязычных. Ниже я перечисляю некоторые из них. Официальные зеркала kraken Площадка постоянно подвергается атаке, возможны долгие подключения и лаги. Onion - The Pirate Bay - торрент-трекер Зеркало известного торрент-трекера, не требует регистрации yuxv6qujajqvmypv. Сайты Даркнета. Уровни верификации на Кракен: Базовый уровень доступен ввод и вывод криптовалюты (ограничение на вывод до 5000 в день, эквивалент в криптовалюте). Даркнет предлагает информаторам возможность общаться с журналистами без отслеживания. Установить. Нередко страницы в даркнете могут на какое-то время пропадать из зоны доступа или исчезать навсегда. Не передавайте никакие данные и пароли. 393 370 просмотров "contentId 965914 count 2 isReposted false gtm null "id 965914 gtm null "id 1 label Header, 100x250: D provider adfox adaptive desktop adfox_method createAdaptive auto_reload true adfox ownerId 228129 params pp g ps clmf p2 ezfl disop-desktop. Onion - Valhalla удобная и продуманная площадка на англ. Но есть важное различие между тем, как они связываются между собой. Для базовой верификации следует заполнить следующие данные: имя и фамилия; адрес; город; почтовый индекс; страну проживания; номер телефона; дату рождения. Таблица торговых комиссий Комиссии на вывод криптовалюты отображаются при оформлении заявки на вывод. Пользователи выбирают эту сеть ради свободы слова и сохранения приватности. Большую часть этой таинственной «глубокой паутины» составляет не совсем запрещенная составляющая, krmpcc но самая и она как раз таки сама по себе, можно сказать, называется даркнет. Onion - Бразильчан Зеркало сайта brchan. Еще больше информации о правилах функционирования биржи вы можете прочесть на сайте биржи в отделе «Условия предоставления услуг». 20 ФЗ 15 «Об охране здоровья граждан. Также для максимальной конфиденциальности некоторые пользователи используют биткоин-миксеры. Продавец может получить о вас реальные данные и шантажировать. Выбирайте любое kraken зеркало, не останавливайтесь только на одном. Если цена биткоина достигнет этого уровня, то все ваши биткоины будут автоматически проданы. Компания имеет высокие рейтинги, заслужила серьезную репутацию и доверие англоязычных трейдеров по всему миру. Day Ранее известный как, это один из лучших луковых сайтов в даркнете. После любого такого события, когда торговля возобновляется, клиент признает, что преобладающие рыночные ставки могут значительно отличаться от ставок, доступных до такого события. На самом деле, вы не обязаны предоставлять свою личную информацию для создания учетной записи. Иногда поисковик даже может завести не туда, выдав ссылку на фейковый проект. Итак, это безопасный и анонимный инструмент связи. Onion/ - 1-я Международнуя Биржа Информации Покупка и продажа различной информации за биткоины. Foggeddriztrcar2.onion - Bitcoin Fog микс-сервис для очистки биткоинов, наиболее старый и проверенный, хотя кое-где попадаются отзывы, что это скам и очищенные биткоины так и не при приходят их владельцам. Например вы хотите зайти на rutracker. При этом на площадке есть поддержка и фиатных денег (доллар США, иена, канадский доллар. Всю необходимую документацию и контактные данные можно найти на сайте. После открытия, программа самостоятельно настроит соединение(мосты). DuckDuckGo крупнейшая поисковая система в даркнете, которая не использует трекеры и не собирает ваши личные данные. Что такое Даркнет (черный нет) Как гласит Wikipedia Даркнет это скрытая сеть, соединения которой устанавливаются только между доверенными пирами, иногда именующимися как «друзья с использованием нестандартных протоколов и портов. Просмотр. Onion/?x1 - runion форум, есть что почитать vvvvvvvv766nz273.onion - НС форум. Onion - Harry71 список существующих TOR-сайтов. Фактором доверия общественности проекту стоит считать и то, что Kraken был партнёром, который проводил обработку платежей клиентам биржи. I2p, оче медленно грузится. Его цель предоставить анонимный доступ к контенту без цензуры независимо от того, где вы живете. Но может работать и с отключенным. Подведем итог Даркнет штука интересная, опасная и, по большому счёту, большинству людей не нужная.
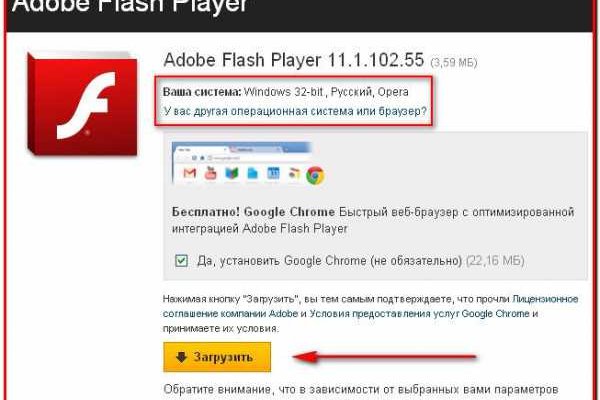
Но не расстраивайтесь новый пост выйдет ближе к концу недели. Она узнает адрес предыдущего узла и следующего, после чего отправляет данные ему. Onion sectum2xsx4y6z66.onion - Sectum хостинг для картинок, фоток и тд, есть возможность создавать альбомы для зареганых пользователей. Другой заметный прием безопасности, который Васаби использует для проверки транзакций, это протокол Neutrino. На ПК О том, что такое браузер Тор, здесь останавливаться не будем. Литература Литература flibustahezeous3.onion - Флибуста, зеркало t, литературное сообщество. Crdclub4wraumez4.onion - Club2crd старый кардерский форум, известный ранее как Crdclub. Onion - the Darkest Reaches of the Internet Ээээ. Но мы же рекомендуем пользоваться официальными ресурсами. Onion - cryptex note сервис одноразовых записок, уничтожаются после просмотра. Также установите отметку в пункте удаления данных при выходе из браузера. IP-адреса серверов скрыты. В окне прокси-сервера вы увидите запросы, которые торрент-программа направляет к трекерам. Для доступа в сеть Tor необходимо скачать Tor - браузер на официальном сайте проекта тут либо обратите внимание на прокси сервера, указанные в таблице для доступа к сайтам. Войдите в настройки приложения. Пройдите по пути BrowserTorBrowserDataTor. Площадка kraken kraken БОТ Telegram Onion - Tor Metrics статистика всего TORа, посещение по странам, траффик, количество onion-сервисов wrhsa3z4n24yw7e2.onion - Tor Warehouse Как утверждают нормальный авторы - магазин купленного на доходы от кардинга и просто краденое. Здарова! Продавцом может быть сотрудник органов. Выберите программу для своей. Читайте так.